Strahlentherapie
Autor: Dipl.-Biol. Maria Yiallouros, erstellt am: 30.05.2011, Zuletzt geändert: 10.01.2012
Inhaltsverzeichnis
Die Wirkung der Strahlentherapie beruht darauf, dass sie Krebszellen vernichtet. Sie kommt vor allem bei kleinen bis mittelgroßen Tumoren in Frage, wenn die Rettung des Augenlichts möglich erscheint und das Leben des Patienten dadurch nicht gefährdet wird. Im Gegensatz zur Operation bleiben das Auge und, je nach Lage des Tumors, auch das Sehvermögen erhalten.
Eine Strahlenbehandlung kann auch als zusätzliche Maßnahme nach der Operation erfolgen (adjuvante Strahlentherapie), wenn die Gefahr besteht, dass der Tumor sich über den Sehnerv in die Augenhöhle ausgebreitet hat. Hinweis darauf ergibt sich dann, wenn am entnommenen Augapfel die Schnittkante des Sehnervs von Tumorzellen infiltriert ist. Die Strahlentherapie hat dann das Ziel, eventuell in der Umgebung des Auges verbliebene Tumorzellen zu zerstören und damit das Risiko eines Krankheitsrückfalls zu senken.
Die Bestrahlung erfolgt mit energiereichen elektromagnetischen Strahlen, die entweder von außen durch die Haut (perkutane Strahlentherapie) oder tumornah (Brachytherapie) auf die Tumorregion eingestrahlt werden. Die Strahlen verursachen Schäden im Erbgut der Zellen. Da Krebszellen ein weniger gut funktionierendes Reparatursystem haben als gesunde Zellen, können sie strahlenbedingte Schäden schlechter beheben, sie sterben ab.
Die perkutane Strahlentherapie
Bei der perkutanen Strahlentherapie erfolgt die Bestrahlung von außen durch die Haut auf die zu bestrahlende Region. Die Behandlung ermöglicht es, sowohl den Tumor unter Kontrolle zu bringen als auch in vielen Fällen den Augapfel und ein brauchbares Sehvermögen zu erhalten: Bei über 80 % der Patienten kann mit einer perkutanen Strahlentherapie der Augapfel erhalten werden [JUR2007].
Welche Patienten erhalten eine perkutane Strahlentherapie?
Bis vor wenigen Jahren spielte die perkutane Strahlentherapie vor allem bei der Behandlung fortgeschrittener beidseitiger Retinoblastome eine wichtige Rolle und führte zu einer enormen Steigerung der Heilungsrate. Aufgrund des strahlenbedingt erhöhten Risikos für die Entwicklung eines Zweittumors im Erwachsenenalter wird diese Behandlungsform heute jedoch nur noch eingesetzt, wenn am funktionell besseren Auge noch ein nützliches Sehvermögen zu erwarten ist und andere Therapieverfahren dafür nicht mehr möglich sind. Eine perkutane Strahlentherapie ist zum Beispiel dann angezeigt, wenn im funktionell besseren Auge der Glaskörper befallen ist (Glaskörperaussaat) oder der Tumor den Sehnerv so weit infiltriert hat, dass andere Strukturen außerhalb des Auges (Augenhöhle, Gehirnstrukturen) gefährdet sind.
Wie wird die perkutane Strahlentherapie durchgeführt?
Bei der perkutanen Strahlentherapie wird die zu bestrahlende Region mit einer Gesamtstrahlendosis (sie wird in Gy- [Gray-]Einheiten gemessen) von etwa 50 Gy bestrahlt. Um das gesunde Gewebe in der Umgebung so gut wie möglich zu schonen, wird die benötigte Gesamtdosis nicht in einer einmaligen Behandlung verabreicht, sondern in kleinen Portionen von jeweils 2 bis 2,5 Gy eingestrahlt. Für die Behandlung eines Patienten mit Retinoblastom sind etwa 25 Sitzungen notwendig, Die Kinder werden also über einen Zeitraum von fünf Wochen an fünf Tagen in der Woche bestrahlt. Die Wochenenden bleiben bestrahlungsfrei.
Das Auge wird während der Behandlung durch eine Vakuumkontaktlinse in der erwünschten Position gehalten. Um sicherzustellen, dass der Tumor nicht durch unkontrollierte Bewegungen des Patienten außerhalb des vorgesehenen Bestrahlungsfeldes liegt, muss die Bestrahlung der kleinen Kinder (bis zum vierten oder fünften Lebensjahr) in Narkose durchgeführt werden. Moderne Strahlenquellen mit einem genau ausrichtbaren Strahlengang vermeiden die unnötige Bestrahlung der vorderen Augenabschnitte. Da das Retinoblastom strahlenempfindlich ist, wird es durch die Behandlung in inaktives Narbengewebe umgewandelt (Regression).
Die Brachytherapie
Bei der Brachytherapie (Kurzdistanzbestrahlung) wird ein Strahlenträger (zum Beispiel ein Ruthenium-Applikator) durch einen operativen Eingriff in den Bereich des Tumors eingebracht und dort so lange (in der Regel einige Tage) belassen, bis die gewünschte Strahlendosis verabreicht ist. Die Strahlung wird dabei nur in Richtung des Tumors abgegeben. Dadurch kann eine hohe Strahlendosis direkt am Tumor erzielt werden, während das benachbarte Gewebe weitgehend geschont wird. Das strahlenempfindliche Retinoblastom wird dabei allmählich, das heißt über Wochen, Monate oder auch Jahre, in inaktives Narbengewebe umgewandelt. Nach Abschluss der Behandlung wird der Strahlenträger in einer zweiten Operation wieder entfernt. Es sind somit zwei Operationen in Vollnarkose notwendig.
Die Brachytherapie kann allein oder in Kombination mit anderen Therapieverfahren eingesetzt werden. Sie eignet sich besonders für einzelne, kleine bis mittelgroße Tumoren, die sich an gut zugänglicher Stelle und entfernt von zentralen Strukturen befinden, sowie bei Vorliegen einer örtlich begrenzten Glaskörperaussaat (siehe auch Kapitel „Krankheitsverläufe“). Eine Brachytherapie kann auch bei einem Krankheitsrückfall (Rezidiv) im Anschluss an die perkutane Strahlentherapie durchgeführt werden.
Welche Nebenwirkungen hat die Strahlentherapie und welche Möglichkeiten zur Behandlung und Vorbeugung gibt es?
Die Strahlentherapie schädigt leider nicht nur die bösartigen Zellen. Trotz der sorgfältigen Therapieplanung und -durchführung wird zwangsläufig auch gesundes Gewebe, das sich in unmittelbarer Nähe der bestrahlten Region befindet, in Mitleidenschaft gezogen. Dadurch kann es während oder nach der Strahlenbehandlung zu unerwünschten Nebenwirkungen oder Komplikationen kommen, die das Wohlbefinden des Patienten beeinträchtigen. Die Art der Nebenwirkungen richtet sich nach der Art der Bestrahlungsbehandlung und nach Größe und Lage des Tumors.
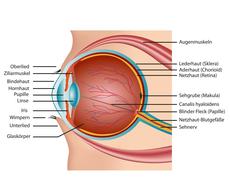
Die perkutane Strahlentherapie kann Hautreaktionen wie Trockenheit und Rötung ähnlich einem Sonnenbrand und Schwellungen (zum Beispiel dicke Lider) verursachen. Solche Begleiterscheinungen sind vorübergehend, das heißt, sie bilden sich nach Ende der Strahlentherapie wieder zurück. Unter Umständen kann die Behandlung auch mit Schäden der Netzhaut (Strahlenretinopathie) oder einem Sehnervenschwund (Strahlenopticusneuropathie, Opticusatrophie) einhergehen. Des Weiteren können ein vermindertes Knochenwachstum im Bestrahlungsfeld, eine Verschlechterung des Sehvermögens durch Linsentrübung oder eine Beeinträchtigung der Tränendrüse mit nachfolgender Trockenheit des Auges auftreten.
Die Brachytherapie kann, trotz der geringen Reichweite der Strahlung, zu Strahlenreaktionen im umliegenden gesunden Gewebe führen. Zum einen sind vorübergehende Begleiterscheinungen (beispielsweise Schwellungen) möglich; darüber hinaus kann es zu einer Linsentrübung, einer Schädigung der Netzhaut oder des Sehnervs oder zu Blutungen beziehungsweise Durchblutungsstörungen im Auge kommen.
Behandlung und Vorbeugung: Nach einer Strahlenbehandlung empfiehlt es sich, die bestrahlten Hautstellen mit einem vom Arzt verschriebenen Puder (zum Beispiel Azulon) zu behandeln, um eine Reizung zu verhindern oder zu lindern. Da die Haut durch die Krebsbehandlung sehr sonnenempfindlich ist, sollte Sonnenbaden vermieden werden. Bei Aufenthalten im Freien wird empfohlen, eine Sonnencreme mit hohem Lichtschutzfaktor anzuwenden und (bei Kopfbestrahlungen) eine Mütze aufzusetzen.