Нейробластома (краткая информация)
Нейробластома - это рак симпатической нервной системы. В основном им заболевают дети младшего возраста. В этом тексте Вы получите важную информацию о болезни, о её формах, как часто ею заболевают дети и почему, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Dipl. Biol. Maria Yiallouros, erstellt am: 2009/02/11, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Frank Berthold, Последнее изменение: 2021/10/07 doi:10.1591/poh.neurobl.patinfo.kurz.1.20120611
Оглавление
- Что такое нейробластома?
- Как часто у детей встречается нейробластома ?
- Почему дети заболевают нейробластомой?
- Какие бывают симптомы болезни?
- Как ставят диагноз нейробластомы?
- Как составляют план лечения?
- Как может протекать болезнь?
- Как лечат нейробластому?
- По каким протоколам лечат детей?
- Какие шансы вылечиться от нейробластомы?
Что такое нейробластома?
Нейробластома – это злокачественная солидная опухоль. Она вырастает из мутировавших незрелых клеток [клетка] симпатической нервной системы. Наша симпатическая нервная система является одной из частей автономной (вегетативной) нервной системы [автономная нервная система].
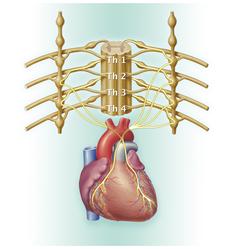
Нейробластома может появиться везде, где есть ткани симпатической нервной системы. Чаще всего она вырастает в мозговом слое надпочечников [мозговое вещество надпочечников] (почти 50% всех случаев) и в области нервных сплетений по обеим сторонам от позвоночника, в так называемом симпатическом стволе [симпатический ствол]. Если нейробластома вырастает в симпатическом стволе, то опухоль может расти на любом участке вдоль всего позвоночника, то есть в области живота, таза, груди и шеи. Чаще всего опухоль появляется в области живота (примерно в 75 % всех случаев), примерно одна пятая часть нейробластом вырастает в области груди и шеи.
Некоторые нейробластомы остаются в том месте, где они появились, а другие начинают расти через ближайшие лимфатические узлы. Примерно у половины детей в момент постановки диагноза врачи находят метастазы в костном мозге [костный мозг], в костях, в отдалённых лимфатических узлах или в печени. Реже раковые клетки могут попасть в головной мозг, в лёгкие или в кожу. У тех нейробластом, у которых биологический механизм роста считается благоприятным, есть своя особенность: они могут спонтанно исчезнуть (см. также раздел "Как протекает болезнь?").
Как часто у детей встречается нейробластома ?
Из всех видов рака у детей и подростков нейробластомы составляют около 7 %. После опухолей головного мозга [опухоли ЦНС] это самый распространённый вид сóлидных опухолей. В Германии по данным детского ракового регистра (Deutsches Kinderkrebsregister, работает в г. Майнц) нейробластомой ежегодно заболевает около 120 детей и подростков в возрасти до 15 лет (новые случаи). Иными словами по статистике из 100.000 детей младше 15 лет ежегодно заболевает один ребёнок.
Так как нейробластома – это опухоль эмбриональная [эмбриональный], то в основном она появляется в раннем детстве. Возраст 90% заболевших детей младше 6 лет. Чаще всего опухоль вырастает у новорожденных (примерно 46%) и у младенцев в первый год жизни ребёнка. Мальчики болеют немного чаще, чем девочки (соотношение 1,3 : 1). Но нейробластома также может появиться у более старших детей и подростков. Встречались даже такие крайне редкие случаи, когда нейробластомой заболевал взрослый.
Почему дети заболевают нейробластомой?
Причины появления нейробластомы пока ещё в большей степени остаются невыясненными. Известно, что ребёнок заболевает, когда происходит злокачественное изменение незрелых клеток симпатической нервной системы. Специалисты предполагают, что отклонение от нормального развития (т.е. патологическое развитие) этих пока не созревших (эмбриональных) нервных клеток [нервные клетки] начинается ещё до рождения ребёнка. И этот процесс может запускаться, когда начинают меняться хромосомы и/или начинаются изменения в генах [мутация].
Специалисты обнаружили разные генетические [генетический] изменения в клетках нейробластомы. Но эти изменения очень гетерогенны (т.е. разнородны, они неодинаковые). Это значит, что пока невозможно выделить какое-то специфическое изменение генетического материала, которое бы всегда было видно у всех заболевших детей. Специалисты предполагают, что нейробластома появляется после целого каскада разных генетических и эпигенетических [эпигенетический] изменений. Актуальные научные данные говорят о том, что у большинства детей болезнь не является наследственной (в прямом значении этого слова).
Однако также встречаются семьи, в которых несколько поколений часто заболевали нейробластомой или аналогичным видом злокачественной опухоли. По статистике это примерно от одного до двух процентов из всех заболевших. Нередко у них также бывает не только нейробластома как первичная опухоль, а несколько опухолей. Также нейробластома может сочетаться с генетической предрасположенностью, то есть у ребёнка есть так называемый синдром, предраспологающий к появлению злокачественной опухоли. Сюда относятся определённые генетические синдромы, то есть болезни, у которых есть наследственная предрасположенность к появлению рака. К синдромам, предрасполагающим к появлению злокачественной опухоли, которые могут влиять на появление нейробластомы, относятся, например, болезнь Гиршпрунга и синдром Ундины (врождённый синдром центральной гиповентиляции).
Но у большинства детей болезнь появляется всё-таки из-за спонтанной мутации или из-за других геномных [геномный] изменений в наследственном материале соматических клеток (т.е. клеток организма, не половых клеток). На сегодняшний день учёные не нашли доказательств, что внешнее влияние – окружающая среда, нагрузки, связанные с работой родителей ребёнка, приём каких-либо медикаментов, курение и употребление алкоголя во время беременности – может стать причиной болезни.
Какие бывают симптомы болезни?
У многих детей с нейробластомой вообще нет никаких симптомов. Опухоль у них находят случайно, например, при обычном осмотре у детского врача, или во время рентгеновского иссследования или УЗИ (ультразвуковое исследование), которые были назначены по другой причине. Как правило, дети начинают жаловаться тогда, когда опухоль уже успела сильно вырасти, дала метастазы или мешает работе соседних органов.
Симптомы у этой болезни очень разнообразны. Это зависит от того, в каком именно месте находится опухоль или метастазы. Первым симптомом может быть сама опухоль или метастазы, которые можно прощупать. У некоторых детей обращает на себя внимание вздутый живот или припухлость на шее. Если опухоль выросла в надпочечниках или в брюшной полости, то могут появиться такие неспецифические симптомы как боль в животе, запор, ощущение тяжести в животе или понос. Если опухоль сдавливает мочеточник, то у ребёнка может появиться застой мочи. Если нейробластома выросла в области грудной клетки, она может сдавливать лёгкое и из-за этого появляются кашель, воспаление лёгких или одышка. Те опухоли, которые вырастают рядом с позвоночником (опухоли симпатического ствола [симпатический ствол]), могут прорастать в позвоночный канал. Поэтому у ребёнка могут появиться такие неврологические симптомы как невралгия, проблемы с опорожнением мочевого пузыря или кишечника, возможны даже частичные параличи.
В редких случаях из-за гормонов, которые выбрасывают клетки опухоли, у ребёнка начинается гипертония или постоянные поносы. Если нейробластома выросла в области шеи или в верхней части груди, то может появиться так называемый синдром Горнера. Тогда глазное яблоко западает и зрачок с одной стороны уменьшен, а веко свисает (опущено). Другими изменениями в области глаз могут быть экхимоз века (в быту их могут называть синяками на веках) и иногда на поздней стадии болезни появляются гематомы вокруг глаз (так называемый симптом "очков", т.е. кровоизлияние или гематома в виде очков). Очень редко болезнь протекает в форме, когда у ребёнка параллельно появляется синдром опсоклонус-миоклонус-атаксии (синдром "танцующих глаз", т.е. беспорядочное, непроизвольное движение глазных яблок и конечностей).
Если есть метастазы в костях - в основном, они появляются в длинных трубчатых костях рук и ног, а также в костях черепа и глазниц - то кости начинают болеть. У некоторых детей эти боли в костях можно заметить по прихрамывающей походке. Если костный мозг заполнен метастазами, то у заболевшего может появиться анемия, тромбоцитопения (т.е. дефицит тромбоцитов), а также лейкопения (т.е. дефицит лейкоцитов). Ребёнок начинает часто болеть, у него появляется склонность к кровотечениям.
Общие симптомы, которые могут говорить о нейробластоме (часто на поздней стадии):
- утомляемость, вялость, упадок сил, слабость, бледность
- постоянная повышенная температура без видимой причины, потливость
- узлы или припухлости на животе или на шее; увеличенные лимфатические узлы
- вздутый большой живот
- запоры или поносы, коликообразные боли в животе
- потеря аппетита, тошнота, рвота и, как следствие, потеря веса
- боли в костях
Полезно знать: если у ребёнка есть один или несколько из этих симптомов, очень редко это указывает на то, что ребёнок заболел нейробластомой. Многие из этих симптомов также могут появляться из-за сравнительно безопасных болезней. Тем не менее мы рекомендуем как можно скорее обратиться к врачу, чтобы выяснить их точную причину.
Как ставят диагноз нейробластомы?
Если история болезни ребёнка (анамнез) и результаты наружного осмотра [наружный осмотр] вызывают у педиатра подозрение на нейробластому, то врач направляет ребёнка в клинику, в которой есть специализация по этой форме рака (клиника детской онкологии). Потому что, если подозревают нейробластому, то необходимо провести разные анализы и исследования. Во-первых, для того, чтобы подвердить предполагаемый диагноз. Во-вторых, если диагноз подтверждается, специалисты должны выяснить, какой конкретный тип нейробластомы у ребёнка и насколько болезнь успела распространиться по организму. Только ответив на эти вопросы, можно оптимально спланировать тактику лечения и давать прогноз болезни.
Какая лабораторная диагностика необходима?
Специалисты проводят новый тщательный анамнез болезни и наружный осмотр, а также параллельно начинают лабораторные исследования для постановки диагноза. У большинства детей с нейробластомой в анализе крови или мочи [моча] находят повышенный уровень определённых веществ, которые называются опухолевые маркеры. По ним ориентируются не только, когда ставят диагноз болезни. Но когда начинают лечение, то, в основном, по ним контролируют его эффективность. Важными опухолевыми маркерами у нейробластомы являются определённые катехоламины или продукты их распада (дофамин, ванилилминдальная кислота, гомованилиновая кислота), а также нейроспецифическая энолаза (у специалистов принято её сокращать как "NSE").
Какая визуальная диагностика необходима, чтобы найти опухоль?
Для того, чтобы уточнить и подтвердить диагноз нейробластомы, а также исключить друкие формы рака (например, такие как опухоль Вилмса, феохромоцитома), нужны дополнительные исследования. Сюда относится диагностическая визуализация. У большинства нейробластом с помощью УЗИ (ультразвуковое исследование), например, можно отчётливо визуализировать (т.е. показать на снимках) размер опухоли и место, где она выросла. Если у ребёнка есть поражённые лимфоузлы (то есть раковые клетки уже успели попасть в лимфатические узлы) в области шеи, или в области живота и таза, то их также можно увидеть с помощью УЗИ. С помощью рентгеновских снимков проверяют, являются ли лёгкие и полость грудной клетки чистыми от опухоли.
Чтобы найти мельчайшие по размерам опухоли и оценить, в какой степени они могли повлиять на ближайшие анатомические структуры (например, соседние органы, кровеносные сосуды, нервы), детям делают МРТ (магнитно-резонансная томография), иногда с контрастным веществом, иногда без него [контрастное вещество]. В некоторых случаях вместо МРТ делают КТ (компьютерная томография). Но снимки МРТ специалисты принципиально предпочитают снимкам КТ, так как исследование МРТ, в отличие от КТ, работает с магнитными полями и поэтому не даёт дополнительной лучевой нагрузки [лучевая нагрузка] на организм ребёнка.
Какая диагностика необходима, чтобы найти метастазы?
Для того, чтобы найти возможные метастазы, или наоборот, чтобы убедиться, что в организме нет метастазов, а также чтобы сделать дополнительную диагностику первичной опухоли [первичная опухоль], специалисты сканируют всё тело и делают снимки сцинтиграммы. Такой новый метод визуализации называется сцинтиграфия с MIBG, когда ребёнку вводят меченый слаборадиоактивный йод 123-I (а именно метайодбензилгуанидин, у специалистов принято его сокращение MIBG или МЙБГ). Если результаты отрицательные, т.е на снимках метастазы не обнаружены, врачи в качестве альтернативы могут прибегнуть к другим методам визуализации с введением радиоактивного маркера. Например ребёнку делают сканирование всего организма с помощью ПЭТ [позитронно-эмиссионная томография] с введением слаборадиоактивной глюкозы (а именно 18F-фтордезоксиглюкоза, у специалистов её принято сокращать ФДГ). Оба варианта сканирования всего организма могут комбинироваться с КТ или с МРТ.
Если в костном мозге раковых клеток очень мало, то их невозможно увидеть на снимках сцинтиграммах. Поэтому у всех детей берут на анализ костный мозг. Костный мозг берут с четырёх разных точек с помощью таких процедур как пункция костного мозга или трепанобиопсия. Для их проведения дети, как правило, получают наркоз короткого действия. Затем специалисты исследуют костный мозг под микроскопом и проверяют, есть ли в нём опухолевые клетки. Тем детям, у кого нашли метастазы, также делают МРТ головного мозга, чтобы быть уверенными, что раковые клетки не успели туда попасть. Если у ребёнка распространённая (поздняя) стадия болезни, то ему также могут делать МРТ всего тела, чтобы в том числе проверить, есть ли метастазы в костях.
Анализы образцов ткани (биопсия)
Окончательный диагноз (врачи в этом случае говорят об окончательной верификации диагноза) принципиально ставят только после того, как сделали гистологический анализ ткани опухоли. Материал для анализа берут, как правило, во время операции [операция]. По результатам молекулярно-генетического анализа [молекулярная генетика] биоптата (т.е. взятой на пробы ткани) специалисты дают заключение, насколько злокачественной является нейробластома. Определённые изменения (мутация) в ДНК опухоли, как, например, амплификация гена MYCN (т.е. увеличивается количество копий этого гена) или делеция хромосомы 1р (т.е. теряется участок этой хромосомы), а также характерная картина разных генов (специалисты говорят о неблагоприятном профиле генной экспрессии) ухудшают прогноз болезни (врачи говорят о неблагоприятном прогнозе). Если нет изменений в ДНК опухоли или других мутаций, то специалисты считают прогноз более благоприятным.
Несколько лет назад учёные нашли дополнительные генные поломки в клетках нейробластомы (такие, например, как изменения в гене ALK [ген ALK], или так называемая активация теломеразы). Если у ребёнка происходит рецидив болезни и эти мутации были найдены в клетках опухоли, то они также могут частично учитываться в индивидуализированной стратегии лечения (молекулярная таргетная терапия).
Какие анализы и исследования делают до начала лечения?
В зависимости от того, какой вид лечения планируется, до его начала специалисты могут сделать дополнительные анализы и исследования, чтобы проверить, как работают те или иные органы. В этот комплекс подготовительной диагностики входят электрокардиограмма – ЭКГ и эхокардиограмма – ЭхоКГ. С их помощью проверяют, как работает сердце (особенно перед курсами химиотерапии). Также проверяют слух (аудиометрия) и с помощью УЗИ смотрят, как работают почки. Или же делают рентген кистей рук, т.к. по рентгеновским снимкам можно оценить, как ребёнок растёт. Если во время лечения происходят какие-то изменения, то с помощью этих исходных данных специалисты могут лучше оценить ситуацию и сделать необходимые корректировки.
Полезно знать: не все из названных нами исследований надо обязательно делать каждому ребёнку. Бывает, что могут потребоваться другие исследования, которые мы здесь не называли. Лучше всего уточнить у лечащего врача или у специалистов, которые ведут Вашего ребёнка, какая именно диагностика запланирована и почему она необходима для Вашей конкретной ситуации.
Как составляют план лечения?
После окончательного диагноза составляют план лечения. Чтобы составить максимально индивидуализированную программу лечения, специально подобранную для конкретного пациента, и оценить возможные риски рецидива болезни (риск-адаптированная терапия), команда лечащих врачей должна учитывать определённые факторы. Эти факторы влияют на прогноз болезни у конкретного ребёнка (так называемые прогностические факторы или факторы риска).
Особенно важно здесь определить стадию болезни. Специалисты оценивают стадию болезни по тому, насколько опухоль успела распространиться по организму на момент постановки диагноза и насколько возможно было её удалить во время операции (таблицу с описанием стадий болезни см. ниже). Другими важными прогностическими факторами являются возраст ребёнка, результаты гистологического анализа и особенно результаты молекулярно-генетического анализа (молекулярно-генетический профиль опухоли). По этим данным можно оценить вероятность того, как опухоль растёт и даёт метастазы (см. раздел "Как ставят диагноз нейробластомы?"). Все эти факторы учитываются при составлении плана лечения, чтобы в каждом конкретном случае выбрать наиболее адекватную терапию и получить максимально эффективный результат лечения.
На какие стадии делят нейробластому? Классификация
Шансы вылечиться от болезни, как правило, зависят от того, насколько опухоль успела вырасти и распространиться по организму. Поэтому для специалистов это важный критерий, когда они выбирают наиболее оптимальную стратегию лечения. Когда определяют стадию нейробластомы, то смотрят на размер самой опухоли, проверяют, смогли ли раковые клетки попасть в лимфатические узлы (в этом случае врачи говорят о вовлечённости лимфатических узлов), и есть ли уребёнка метастазы. Другие критерии, которые являются важными для определения стадии болезни, зависят от того, какую классификацию используют врачи. На сегодняшний день параллельно работают две системы классификации.
- Классификация INSS: это международная система оценки стадии при нейробластоме (сокращение INSS от анг. International Neuroblastoma Staging System). По этой традиционной международной системе, которая долгое время была общепринятой в Германии, для определения стадии болезни также дополнительно учитывается ещё один фактор. А именно, в каком объёме была сделана операция. Иными словами, точно сказать по системе INSS, какая именно стадия нейробластомы у ребёнка, можно только после операции (поэтому у специалистов принято называть её постхирургической системой оценки стадии).
- Классификация INRG: хотя специалисты ещё учитывают в работе классификацию INSS, но во всём мире признанной считается в настоящий момент международная система оценки стадии нейробластомы по группам риска INRG (сокращение INRG от англ. International Neuroblastoma Risk Group Staging System). По классификации INRG врачи уже до операции выставляют стадию болезни по определённым факторам риска, которые видны на этапе диагностической визуализации (на снимках КТ или МРТ). Это хирургические факторы риска, которые оценивают при визуализации. У специалистов принято их называть IDRF (сокращение от англ. Image Defined Risk Factor), или визуализационные факторы риска, или факторы хирургического риска при визуализации. Например, если опухоль окружает магистральные сосуды и тесно к ним прилегает, то это является фактором риска IDRF (визуализационным фактором риска). Кроме предполагаемой операбельности опухоли при определение стадии болезни по классификации INRG оценивают возраст пациента и молекулярный профиль нейробластомы, а также её гистологический профиль.
Далее мы параллельно даём обе системы оценки стадий болезни. В классификации INSS нейробластомы делятся на стадии с 1 по 3 (это локализованные опухоли, то есть опухоль внутри одной анатомической зоны), стадия 4 (опухоль с метазами) и стадия 4S (нейробластома с метастазами у младенцев в грудном возрасте). В классификации INRG нейробластомы делятся на стадии L1 и L2 (это локализованные опухоли, между собой отличаются в зависимости от того, есть ли факторы риска IDRF, или их нет) и на поздние стадии М и MS (опухоль с метазами) (см. таблицу ниже).
|
Стадия болезни по классификации INSS |
Описание стадии |
Стадия болезни по классификации INRG |
Описание стадии |
|---|---|---|---|
|
Стадия 1 |
Полностью удалённая опухоль |
L1 |
Локализованная опухоль без факторов риска IDRF (т.е. без факторов хирургического риска при визуализации). Опухоль находится в одной анатомической зоне |
|
Стадия 2a |
Не полностью удалённая опухоль |
||
|
Стадия 2b |
Полностью или не полностью удалённая опухоль |
L2 |
Локализованная опухоль с одним или с несколькими факторами риска IDRF (т.е. с фактором/факторами хирургического риска при визуализации) |
|
Стадия 3 |
Не полностью удалённая опухоль, которая перешла срединную линию (т.е. на другую сторону от позвоночного столба), или раковые клетки есть в лимфоузлах на противоположной стороне |
||
|
Стадия 4 |
Любая опухоль, у которой есть отдалённые метастазы (например, метастазы в костный мозг, в кости, в печень, в кожу, в отдалённые лимфоузлы и в другие органы) |
M |
Есть отдалённые метастазы (это не касается стадии MS) |
|
Стадия 4S |
Только у детей грудничкового возраста (по новым критериям граница возраста - дети до 18 месяцев) |
MS |
Опухоль с метастазами в кожу, печень и костный мозг у детей в возрасте до 18 месяцев. |
За исключением стадии 4S и соответственно стадии MS, чем меньше степень распространения нейробластомы, тем более благоприятным считается прогноз болезни (к поздним стадиям относятстся, например, стадии 3 и 4). Дети, у которых шансы вылечиться от нейробластомы менее благоприятные, как правило, получают более интенсивное лечение (см. раздел „Как проходит лечение“).
Как может протекать болезнь?
Вариантов, как болезнь может протекать, много. В каждом конкретном случае это зависит прежде всего от того, как именно опухоль растёт и прогрессирует, и насколько болезнь успела распространиться по организму на момент постановки диагноза. Так, например, бывает, что специалисты подтверждают диагноз нейробластомы в тот момент, когда опухоль ещё не вышла за границы того места в организме, в котором она появилась. Но бывает и так, что в тот момент, когда специалисты подтверждают диагноз нейробластомы, опухоль уже успела распространиться на соседние ткани и лимфатические узлы, или раковые клетки попали даже в более отдалённые органы (см. выше раздел "На какие стадии делят нейробластому?"). Бывают нейробластомы с благоприятным биологическим и клиническим профилем. Тогда они спонтанно дозревают до доброкачественной опухоли (так называемая дифференцировка), или они спонтанно исчезают (в этом случае специалисты говорят о спонтанной регрессии).
Опухоль растёт и даёт метастазы
Особенно у детей старше 18 месяцев нейробластома может очень быстро расти и беспрепятственно расходиться по всему организму. Чаще всего раковые клетки расходятся через кровеносную систему, иногда через лимфатическую систему [лимфатическая система]. В организме появляются метастазы, в основном это костный мозг (у 90% заболевших), кости (60%), отдалённые лимфатические узлы (20%) и печень (17%), реже - головной мозг (9%), кожа (2%) и лёгкие (1%). Во всех этих случаях это 4 стадия болезни или по другой классификации - стадия M.
Опухоль дозревает (дифференцировка)
Некоторые нейробластомы могут дозревать (либо спонтанно, либо после химиотерапии [химиотерапия]) и в них появляются части с менее злокачественными клетками. Этот процесс называют созреванием опухоли (дифференцировка). И такие дозревающие опухоли называются "ганглионейробластомы". И хотя в них все ещё есть злокачественные клетки, они растут намного медленнее, чем чисто злокачественные нейробластомы. Иногда специалисты видят такое спонтанное дозревание опухоли у детей старше одного года. Полностью созревшие опухоли, они называются ганглионевромы, врачи находят чаще всего у детей старше четырёх лет или у взрослых.
Опухоль исчезает (спонтанная регрессия)
Многие нейробластомы спонтанно исчезают сами по себе (регрессия опухоли). Раковые клетки сами начинают погибать благодаря механизму „запрограммированной клеточной смерти“. В медицине он называется апоптоз.
Спонтанную регрессию опухоли специалисты видят практически регулярно у нейробластом, которые появляются у грудничков и детей раннего возраста. Эти опухоли относятся к стадии 4S (или соответственно к стадии MS по другой классификации). Часто нейробластому находят тогда, когда опухоль дала метастазы в печень и из-за большого их количества сама печень стала больше. Сначала эти метастазы могут расти очень быстро. Они начинают сдавливать органы в брюшной полости и лёгкие, их количество может стать опасным для жизни ребёнка. Но потом они могут сами спонтанно разрушаться, или они уходят после химиотерапии с низкими дозами. Спонтанная регрессия опухоли бывает не только у младенцев на стадии 4S (или соответственно MS), но и у детей старшего возраста с локализованной нейробластомой на стадиях от 1 до 3 (или соответственно на стадиях L1 и L2).
Информация по стадиям нейробластомы в разделе "Как составляют план лечения?" (см. выше)
Как лечат нейробластому?
Детей с нейробластомой должны лечить только врачи из детских клиник со специализацией по детской онкологии. Именно там работают высококвалифицированные специалисты (врачи, медсёстры) со специализацией по детской онкологии, которые владеют современными программами терапии. Также в таких больницах врачи разного профиля входят в разные рабочие группы. Все врачи постоянно находятся в тесном контакте, они вместе обсуждают и ведут своих пациентов и составляют планы лечения. Все программы терапии регулярно усовершенствуются.
Цель любой программы терапии – вылечить ребёнка в максимально щадящем режиме и одновременно максимально (насколько возможно) снизить риски возможных побочных осложнений во время лечения и отдалённых последствий после его завершения.
Какие виды лечения применяются
Как именно будут лечить ребёнка с нейробластомой, зависит от индивидуальной ситуации с его болезнью и оценки специалистов, насколько велик риск рецидива. Некоторым детям для лечения достаточно только операция, которую делают, чтобы удалить опухоль, или чтобы взять её пробу на биопсию. У других необходимо комбинировать разные методы, чтобы шансы вылечиться от болезни стали выше.
Методы лечения, которые специалисты применяют в лечении нейроластомы, это - операция, химиотерапия и лучевая терапия. Дети с очень высокой вероятностью рецидива дополнительно получают высокодозную химиотерапию, и сразу после неё делают аутологичную трансплантацию костного мозга, а также имуннотерапию антителами. Другими дополнительными видами лечения у этих пациентов могут быть МЙБГ-терапия (она также называется MIBG-терапия), это лечение радиофармпрепаратом (т.е. фармацевтическим препаратом с радиоактивным изотопом) метилйодбензингуанидин, и дифференцировочная терапия ретиноевой кислотой.
Операцию [операция] делают, чтобы удалить опухоль и/или взять пробу ткани для гистологического исследования. Когда делают химиотерапию [химиотерапия], то дети получают препараты, которые блокируют рост клеток (цитостатики), и таким образом химиотерапия помогает уничтожать клетки нейробластомы. Обычно врачи работают с комбинациями из разных цитостатиков, в которых каждый препарат по-своему воздействует на раковые клетки (специалисты говорят о полихимиотерапии), и в результате добиваются максимальной эффективности против злокачественных клеток. Ещё более интенсивным видом лечения является высокодозная химиотерапия. Этот метод позволяет разрушать не только сами раковые клетки, но и кроветворную систему в костном мозге. Поэтому сразу после высокодозной химиотерапии ребёнку как бы "заменяют" костный мозг, то есть ему трансплантируют (пересаживают) его же собственные здоровые гемопоэтические стволовые клетки (трансплантация костного мозга). Некоторым детям нужна лучевая терапия: высокоэнергетические электромагнитные [электромагнитный] лучи подаются через кожу на участок с опухолью (чрескожная лучевая терапия). Такое облучение разрушает ДНК раковых клеток и они начинают погибать.
Какой из названных методов специалисты будут рассматривать в качестве наиболее подходящего для эффективного лечения и в какой комбинации, зависит в первую очередь от того, насколько опухоль распространилась по организму и можно ли её удалить (операбельность), как именно растёт нейробластома и сколько лет ребёнку. Чем более поздняя стадия болезни и чем выше риск агрессивного роста опухоли, или же если после завершённого лечения болезнь вернулась и у ребёнка рецидив, тем более комплексным и более интенсивным будет в итоге лечение.
Так как само лечение нейробластомы может давать побочные осложнения, то дети во время лечения получают дополнительную поддержку, дополнительные медицинские меры, которые называются сопроводительная терапия. Сопроводительная терапия помогает предотвратить осложнения, либо пролечить их, если они появились. Здесь можно получить более подробную информацию о сопроводительной терапии, а также познакомиться с другими методами лечения.
Как проходит лечение
Каждого ребёнка ещё до начала лечения включают в определённую группу риска или терапевтическую группу. Последние рекомендации по лечению нейробластомы выделяют три терапевтические группы: группа низкого риска, группа среднего риска и группа высокого риска. Для каждой из этих групп разработан свой план лечения. Поэтому каждый заболевший ребёнок лечится по индивидуально подобранному плану с учётом группы риска.
Лечение в группе низкого риска (пациенты группы наблюдения)
В группу низкого риска (группа наблюдения) включают детей, у которых опухоль локализована и/или они по возрасту не подвергаются опасности из-за выжидательной стратегии терапии. Для того, чтобы ребёнка включили в эту группу риска, принципиальным является отсутствие у него неблагоприятных молекулярно-генетических особенностей [молекулярно-генетический] опухоли (например, амплификация гена MYCN и в определённых стадиях болезни делеция хромосомы 1р). Поэтому к группе наблюдения относятся пациенты со следующими вариантами болезни (стадии по классификации INSS):
- Стадия 1, нет амплификации гена MYCN
- Стадия 2, возраст 0-21, нет ни амплификации гена MYCN, ни делеции хромосомы 1p
- Стадия 3, возраст 0-2, нет ни амплификации гена MYCN, ни делеции хромосомы 1p
- Стадия 4S, возраст 0-1, нет ни амплификации гена MYCN, ни делеции хромосомы 1p
Как идёт лечение: у детей с нейробластомой из группы низкого риска всё лечение, как правило, ограничивается одной операцией. Её делают, чтобы удалить опухоль. Так как очень часто происходит спонтанная регрессия опухоли, то операция необходима, только чтобы взять для анализа пробу опухолевой ткани (биопсия). Химиотерапию и лучевую терапию не делают. Но дети на всё время лечения продолжают находиться под тщательным наблюдением (врачи регулярно выполнят клинические обследования, ультразвуковое исследование, МРТ (магнитно-резонансная томография), проверяют опухолевые маркеры). В первый год ребёнок должен приходить на контроль минимум один раз в шесть недель. Со второго года по пятый на контроль нужно приходить как минимум один раз в три месяца. После этого на контроль приходят либо раз в полгода, либо раз в год. Какие именно контрольные исследования будут делать врачи, зависит от того, есть ли у ребёнка остаточная опухоль и насколько хорошо её можно рассмотреть на УЗИ.
Если в первые 12 месяцев после операции или до того, как ребёнку исполнилось 2 года, остаточная опухоль снова начинает расти и/или у ребёнка появляются симптомы, которые необходимо пролечить (к таким симптомам относятся, например, тяжёлое общее состояние ребёнка, проблемы с питанием, потеря веса, высокое давление, нарушение оттока мочи), то обычно дети получают химиотерапию [химиотерапия] в небольших дозах, чтобы запустить регрессию (т.е. исчезновение) опухоли. Такой же тактики придерживаются, если после того, как опухоль удалили, болезнь возвращается (рецидив). Лечение состоит из 4 курсов химиотерапии из комбинации цитостатиков доксорубицин, винкристин и циклофосфамид. В качестве альтернативы могут также использоваться карбоплатин и этопозид. Как только опухоль перестаёт расти, то химиотерапию заканчивают. Бывает, что некоторым детям также надо сделать повторную операцию, чтобы убрать опухоль, или чтобы облегчить и уменьшить симптомы, которые даёт опухоль. Например, детям со стадией болезни 4S делают операцию, чтобы убрать жизнеугрожающие симптомы. Потому что у них до того, как нейробластома исчезнет сама по себе, она сначала ещё может сильно расти.
Лечение в группе среднего риска
В группу пациентов среднего риска включают детей на поздних стадиях болезни и/или более старшего возраста, а также если есть определённые неблагоприятные молекулярно-генетические [молекулярно-генетический] ососбенности опухоли (делеция хромосомы 1р). Поэтому к группе среднего риска относятся пациенты со следующими вариантами болезни (стадии по классификации INSS):
- Стадия 2, возраст 0-21, есть изменение хромосомы 1p, но нет амплификации гена MYCN
- Стадия 3, возраст 2-21, нет ни амплификации гена MYCN, ни делецеии хромосомы 1p
- Стадия 4, возраст ребёнка до 1 года, нет амплификации гена MYCN
Как идёт лечение: лечение состоит из операции [операция], или, если это невозможно, врачи делают биопсию [биопсия] опухоли. Потом ребёнок получает химиотерапию [химиотерапия]. Курсы химиотерапии состоят из шести блоков интенсивной химиотерапии (специалисты говорят в этом случае об индукционной химиотерапии) и четырёх блоков менее интенсивной химиотерапии (в этом случае специалисты говорят о поддерживающей химиотерапии). Если до начала химиотерапии ребёнку делали только биопсию, а не операцию, то врачи стремятся прооперировать опухоль после первых блоков индукционной химиотерапии. Так как нейробластома уменьшается под воздействием химиопрепаратов, то становится легче провести операцию.
Блоки индукционной химиотерапии состоят из комбинаций цитостатиков, которые чередуются в рамках стандартного лечебного плана. Это доксорубицин, винкристин и циклофосфамид, или соответственно другая комбинация - карбоплатин, этопозид и виндезин. Препараты вводятся в форме многочасовых или многодневных инфузий [инфузия]. В поддерживающей химиотерапии используется пропарат циклофосфамид. Его обычно дают детям в форме таблеток.
Если после этапа интенсивной химиотерапии врачи ещё находят опухоль, в которой есть метаболическая активность, то детям старше 18 месяцев на эту остаточную опухоль делают [облучение]. Доза облучения составляет от 36 до 40 грэй. Лучевая терапия проходит параллельно с этапом поддерживающей химиотерапии. Также возможны ситуации, когда после химиотерапии та опухоль, которая была в организме до её начала (например, если в начале ребёнку делали только биопсию), настолько уменьшается в размерах, что её можно полностью удалить хирургическим путём. Операцию делают либо ещё на этапе интенсивной химиотерапии, либо после её окончания. Общее время лечения составляет около года.
Лечение в группе высокого риска
В группу пациентов выского риска включают всех детей на любой стадии - 1, 2, 3 или 4S - , у которых в опухоли есть амплификация гена MYCN, а также всех детей на стадии 4, которые старше 18 месяцев. План лечения детей из высокой группы риска достаточно комплексный и объёмный.
Как идёт лечение: после операции [операция] или биопсии [биопсия] дети сначала получают интенсивную химиотерапию. Она называется индукционная химиотерапия, длится около 5 месяцев, в ней используется несколько цитостатиков. Стандартная индукционная химиотерапия состоит сегодня из 6 блоков, в которых чередуются комбинации цитостатиков: цисплатин, этопозид и виндезин, или комбинация из таких препаратов как винкристин, дакарбазин, ифосфамид и доксорубицин. Между блоками химиотерапии, или после них ребёнку обычно делают (повторную) операцию, чтобы по-возможности максимально полностью удалить опухоль. После этого всем детям делается высокодозная химиотерапия и сразу после неё аутологичная трансплантация костного мозга (этот этап длится примерно 6 недель). Если у ребёнка есть остаточная опухоль, в которой сохранилась метаболическая активность MIBG, то дополнительно к высокодозной химиотерапии ребёнок может получать лечение с применением радиоактивного препарата MIBG (метил-йод-бензил-гуанидин). Такое лечение называется MIBG-терапия (также можно встретить название МЙБГ-терапия). В этом случае MIBG-терапия делают до начала высокодозной химиотерапии.
После высокодозной химиотерапии дети получают облучение на ложе опухоли и иммунотерапию [иммунотерапия] с моноклональными антителами динутуксимаб-бета. Цель этого этапа лечения (специалисты также называют его поддерживающей терапией или постконсолидирующей терапией) - уничтожить те раковые клетки, которые предположительно смогли выжить. Если у ребёнка ещё есть остаточная опухоль с метаболической активностью, то рекомендуется лучевая терапия сдозой облучения до 36 грэй. Полный курс лечения может длиться до двух лет.
По каким протоколам лечат детей?
В Германии почти всех детей и подростков с нейробластомой лечат по стандартизированным протоколам, которые называются исследования оптимизации терапии, или по лечебным регистрам.
Немецкие протоколы, или исследования оптимизации терапии, - это клинические исследования, они строго контролируются. Их цель – лечить заболевших детей по самым современным разработкам. Одновременно эти исследования дают возможность улучшать подходы к лечению и за счёт этого добиваться прогресса в лечении. Дети, которые не лечатся по действующему исследовательскому протоколу (например, если на момент болезни старый протокол закрылся, а новый пока не открылся; или если заболевший не подходит под критерии, которые являются обязательными для приёма в действующий протокол), проходят через лечебные регистры. Лечебные регистры создаются и работают для того, чтобы консультировать всех больных с позиций современных научных разработок. Также чтобы обеспечить высокое качество лечения исследовательская группа конкретного протокола, как правило, разрабатывает подробные терапевтические рекомендации. И когда к ним обращаются лечащие врачи, они их консультируют при выборе оптимальной терапии для каждого конкретного ребёнка.
До конца 2016 г. грудных младенцев, детей младшего возраста и подростков, которые впервые заболели нейробластомой, лечили по двум исследовательским протоколам. Протокол NB2004 был разработан для пациентов из группы наблюдения и из группы среднего риска. Протокол NB 2004-HR был разработан для пациентов из группы высокого риска. Оба исследовательских протокола в настоящее время зыкрыты и ведётся анализ данных, полученных из этих исследований. Новые протоколы открываются 2021 г.
В настоящее время дети с нейробластомой могут лечиться по лечебному регистру для пациентов с нейробластомой „NB Register 2016“ (подробнее см. ниже). Дети с рецидивом болезни, или дети из группы высокого риска, у которых лечение не давало нужного эффекта, могут лечиться по исследовательским протоколам фазы II (изначально исследовательский протокол RIST-rNB-2011, а также исследовательский протокол METRO NB2012 и другие исследовательские протоколы; получить актуальную информацию по фазе II каждого протокола можно в их исследовательских офисах в Берлине, в Кёльне и в Грайфсвальде).
Лечебный регистр NB 2016
С 01.01.2017 г. для новорожденных, грудных младенцев, детей младшего возраста, подростков (а также для взрослых), которые впервые заболели нейробластомой (а также ганглионейробластомой, ганглионевромой), или у них произошел рецидив болезни, работает лечебный регистр для пациентов с нейробластомой NB 2016.
Цель работы лечебного регистра заключается прежде всего в том, чтобы продолжать собирать данные о частоте заболеваний, о том, как именно протекает болезнь, какие проблемы и отдалённые последствия могут появиться в будущем после лечения, а также, что может улучшить диагностику. Конкретное решение, какое именно лечение будет проводиться, принимает лечащий врач. В принятии этого решения он получает информацию и поддержку из исследовательского офиса лечебного регистра. Когда врачи регистрируют пациента в лечебный регистр, это не исключает возможности в будущем получать лечение по новому протоколу, когда он начнёт работать.
Центральный офис лечебного регистра находится в университетской клинике г. Кёльн (руководитель исследования – профессор, доктор медицины Торстен Симон). Дополнительную информацию и контактные данные исследовательских офисов по нейробластоме в Берлине, в Грайфсвальде и в Кёльне можно получить здесь.
Какие шансы вылечиться от нейробластомы?
Оценить индивидуальные шансы ребёнка вылечиться от нейробластомы очень сложно. В каждом конкретном случае это во многом зависит от того, насколько болезнь успела распространиться по организму, насколько агрессивно растёт опухоль и в каком возрасте заболел ребёнок. Очень хороший прогноз у детей с нейробластомой на стадии 4S, а также, как правило, у детей с локализованными опухолями (стадии 1 и 2). Их статистика по 10-летней выживаемости по некоторым группам пациентов значительно выше 90%. Также хороший прогноз у детей младшего возраста с 3 стадией болезни (возраст ребёнка - не старше 18 месяцев), если у них не нашли неблагоприятные молекулярно-генетические особенности опухоли. У детей более старшего возраста с нейробластомой, которая дала метастазы (4 стадия), шансы вылечиться от болезни составляют максимальнно 50 %. Поэтому прогноз продолжает считаться для этой группы неблагоприятным, даже несмотря на то, что дети получают гораздо более интенсивное лечение.
Список литературы: 
- Kaatsch P, Grabow D, Spix C: German Childhood Cancer Registry - Anual Report 2018 (1980-2017). Institute of Medical Biostatistics, Epidemiology and Informatics (IMBEI) at the University Medical Center of the Johannes Gutenberg University Mainz 2019 [URI: www.kinderkrebsregister.de]
- Simon T: Leitlinie: Neuroblastom. S1-Leitlinie 025-008 (Leitlinie der Gesellschaft für Pädiatrische Onkologie und Hämatologie) AWMF-online 2019 [URI: www.awmf.org]
- Eggert A, Simon T, Hero B, Lode H, Ladenstein R, Fischer M, Berthold F: Neuroblastom. in: Niemeyer C, Eggert A (Hrsg.): Pädiatrische Hämatologie und Onkologie Springer Verlag GmbH GDeutschland 2006, 2018, 2. vollständig überarbeitete Auflage 2018, 420 [ISBN: 978-3-662-43685-1]
- Berthold F, Spix C, Kaatsch P, Lampert F: Incidence, Survival, and Treatment of Localized and Metastatic Neuroblastoma in Germany 1979-2015. Paediatric drugs 2017, 19: 577 [PMID: 28786082]
- Fischer J, Pohl A, Volland R, Hero B, Dübbers M, Cernaianu G, Berthold F, von Schweinitz D, Simon T: Complete surgical resection improves outcome in INRG high-risk patients with localized neuroblastoma older than 18Â months. BMC cancer 2017 Aug 4; 17: 520 [PMID: 28778185]
- Simon T, Hero B, Schulte JH, Deubzer H, Hundsdoerfer P, von Schweinitz D, Fuchs J, Schmidt M, Prasad V, Krug B, Timmermann B, Leuschner I, Fischer M, Langer T, Astrahantseff K, Berthold F, Lode H, Eggert A: 2017 GPOH Guidelines for Diagnosis and Treatment of Patients with Neuroblastic Tumors. Klinische Padiatrie 2017, 229: 147 [PMID: 28561228]
- Oberthuer A, Berthold F, Hero B, Till H: Neuroblastome, in: Solide Tumoren im Kindesalter. Fuchs J (Hrsg.) Schattauer GmbH: Stuttgart 2012, 77 [ISBN: 978-3-7945-2786-1]
- Hero B, Papenheim H, Schuster U: Neuroblastom – Informationen für Eltern. Fördergesellschaft Kinderkrebs-Neuroblastom-Forschung e.V., Baden 2011 [URI: www.neuroblastoma.de]
- Brisse HJ, McCarville MB, Granata C, Krug KB, Wootton-Gorges SL, Kanegawa K, Giammarile F, Schmidt M, Shulkin BL, Matthay KK, Lewington VJ, Sarnacki S, Hero B, Kaneko M, London WB, Pearson AD, Cohn SL, Monclair T, International Neuroblastoma Risk Group Project: Guidelines for imaging and staging of neuroblastic tumors: consensus report from the International Neuroblastoma Risk Group Project. Radiology 2011, 261: 243 [PMID: 21586679]
- Øra I, Eggert A: Progress in treatment and risk stratification of neuroblastoma: impact on future clinical and basic research. Seminars in cancer biology 2011, 21: 217 [PMID: 21798350]
- Maris JM: Recent advances in neuroblastoma. The New England journal of medicine 2010 Jun 10; 362: 2202 [PMID: 20558371]
- Monclair T, Brodeur GM, Ambros PF, Brisse HJ, Cecchetto G, Holmes K, Kaneko M, London WB, Matthay KK, Nuchtern JG, von Schweinitz D, Simon T, Cohn SL, Pearson AD, INRG Task Force: The International Neuroblastoma Risk Group (INRG) staging system: an INRG Task Force report. Journal of clinical oncology 2009, 27: 298 [PMID: 19047290]
- Oberthuer A, Theissen J, Westermann F, Hero B, Fischer M: Molecular characterization and classification of neuroblastoma. Future oncology (London, England) 2009, 5: 625 [PMID: 19519203]
- Fischer M, Spitz R, Oberthür A, Westermann F, Berthold F: Risk estimation of neuroblastoma patients using molecular markers. Klinische Padiatrie 2008, 220: 137 [PMID: 18478485]
- Hero B, Simon T, Spitz R, Ernestus K, Gnekow AK, Scheel-Walter HG, Schwabe D, Schilling FH, Benz-Bohm G, Berthold F: Localized infant neuroblastomas often show spontaneous regression: results of the prospective trials NB95-S and NB97. Journal of clinical oncology 2008, 26: 1504 [PMID: 18349403]
- Ebell W: Hämatopoetische Stammzelltransplantation. in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J:. Pädiatrische Hämatologie und Onkologie Springer-Verlag, 2006, 66 [ISBN: 3540037020]
- Claviez A, Lakomek M, Ritter J, Suttorp M, Kremens B, Dickerhoff R, Harms D, Berthold F, Hero B: Low occurrence of familial neuroblastomas and ganglioneuromas in five consecutive GPOH neuroblastoma treatment studies. European journal of cancer (Oxford, England : 1990) 2004, 40: 2760 [PMID: 15648116]
- Berthold F, Hero B, Kremens B, Handgretinger R, Henze G, Schilling FH, Schrappe M, Simon T, Spix C: Long-term results and risk profiles of patients in five consecutive trials (1979-1997) with stage 4 neuroblastoma over 1 year of age. Cancer letters 2003, 197(1-2): 11 [PMID: 12880954]
- Hero B, Berthold F: Neuroblastom. Monatschr Kinderheilkd 2002, 150: 775 [DOI: 10.1007/s00112-002-0493-0]